ГИДРОНЕФРОЗ
ЧТО ТАКОЕ ГИДРОНЕФРОЗ?
Гидронефроз - это расширение полостей почки (лоханки и чашечек) вследствие затруднения оттока мочи, связанного с нарушением проходимости лоханочно-мочеточникового сегмента.
В результате нарушенного оттока, в почечной лоханке повышается давление, что приводит к ухудшению кровообращения в паренхиме (функциональной почечной ткани). Кроме того, в застойной моче развивается патогенная микрофлора, вызывающая воспаление почечной ткани (пиелонефрит). Эти патологические процессы с течением времени приводят к нефросклерозу (замещению рубцами функциональной почечной ткани) с частичной или полной потерей функции почки.
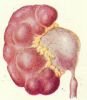
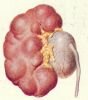
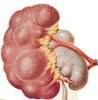
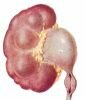
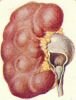
Различают врожденные и приобретенные формы гидронефроза. Среди врожденных наиболее часто встречаются сужение прилоханочного отдела мочеточника, высокое отхождение мочеточника, добавочные сосуды, деформирующие или сдавливающие мочеточник, дисплазия прилоханочного отдела мочеточника. Приобретенные, вторичные, гидронефрозы развиваются вследствие закупорки лоханочно-мочеточникового сегмента камнем или рубцового сужения после оперативных вмешательств (рис. 1). В детской практике подавляющее большинство составляют пациенты с врожденными формами гидронефроза.
 |
 |
 |
 |
 |
| А | Б | В | Г | Д |
| Рисунок 1. Наиболее распространенные причины гидронефроза. А - стеноз (сужение) прилоханочного отдела мочеточника. Б - высокое отхождение мочеточника. В - добавочный сосуд. Г - дисплазия (нарушение структуры) прилоханочного отдела мочеточника. Д - камень прилоханочного отдела мочеточника. | ||||
КАК ПРОЯВЛЯЕТСЯ ГИДРОНЕФРОЗ?
Изредка имеются жалобы на боли в животе или в поясничной области стороне поражения. Но чаще всего врожденный гидронефроз не проявляет себя клинически до развития пиелонефрита. Последний имеет характерную клинико-лабораторную картину, хорошо известную педиатрам. В острой фазе заболевания отмечается высокая температура, симптомы интоксикации. В моче повышается количество лейкоцитов, появляется белок. В крови также определяется повышенный уровень лейкоцитов, увеличенная СОЭ. Как правило, детей с острым пиелонефритом педиатры направляют на стационарное лечение, после которого обычно проводится обследование по урологическому профилю.
КАК УСТАНАВЛИВАЕТСЯ ДИАГНОЗ?
(Описание диагностических методик см. в разделе «Методы обследования».)
В данном разделе следует особо подчеркнуть, что диагноз является первым шагом на пути к выздоровлению. И он должен быть сделан в правильном направлении! Следует помнить, что любой «хирургический» диагноз является руководством к действию, т. е. оперативному вмешательству, которое должно быть проведено своевременно, в строго определенном отделе мочевыделительной системы и на высоком техническом уровне.
Для диагностики гидронефроза обычно достаточно УЗИ и внутривенной урографии. При этих исследованиях отмечается значительное расширение чашечно-лоханочной системы при отсутствии визуализации мочеточника (рисунок 2).
| Рис. 2. Внутривенная урограмма ребенка с левосторонним гидронефрозом. Отмечается значительное расширение внепочечной лоханки и чашечек. Мочеточник не контрастируется. |
При критическом нарушении функции почки вопрос об органосохраняющей операции решается при помощи радиоизотопного исследования, которое позволяет определить остаточную функцию органа. В ряде случаев для этого необходимо предварительно «деблокировать» почку, т. е. обеспечить моче свободный отток путем временной установки в почечную лоханку дренажной трубки (нефростомии).
Следует отметить, что существуют другие аномалии, проявляющиеся расширением чашечно-лоханочной системы почки. Некоторые из них не требуют хирургического лечения! Например, один из вариантов дисплазии (обобщенное название всех вариантов неправильного внутриутробного развития почки) - полимегакаликоз. Это аномалия, при которой нарушения проходимости мочеточника нет, но имеется расширение всех групп чашечек. Неправильно установленный диагноз в этих случаях приводит к неоправданному хирургическому вмешательству.
Причиной ошибочного диагноза «гидронефроз» может быть неправильно проведенное обследование. Например, преждевременно прерванная серия урограмм (рис. 3) может спровоцировать вмешательство на прилоханочном отделе мочеточника, проходимость которого не нарушена. К сожалению, в этих случаях ошибка выявляется на операционном столе...
 |
 |
 |
| А | Б | В |
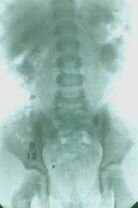
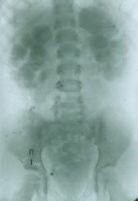
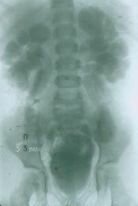
| Рисунок 3. Внутривенная урография больного с гидроуретеронефрозом (нарушением проходимости мочеточника при впадении его в мочевой пузырь). А - через 12 минут после введения контраста визуализируются расширенные чашечки. Б - через 1 час отмечается картина, характерная для гидронефроза - контрастированы резко расширенные чашечно-лоханочные системы почек. Прерванная в этой фазе серия урограмм может привести к неверному диагнозу. В - лишь через 3 часа контрастированы расширенные мочеточники. | ||
Другой распространенной ошибкой является использование недостаточного количества контрастного раствора. В этом случае слабое контрастирование чашечно-лоханочной системы обычно неверно связывается с критическим снижением функции почки и выставляются показания к нефрэктомии (удалению органа) без предварительного проведения радиоизотопного исследования..
КАК ЛЕЧИТСЯ ГИДРОНЕФРОЗ?
Основным методом лечения гидронефроза в детской практике остается хирургический. Суть всех операций заключается в восстановлении проходимости лоханочно-мочеточникового сегмента путем различных пластических вмешательств (рис. 4).
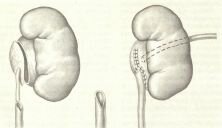 |
Рисунок 4. Пример оперативного вмешательства при гидронефрозе. А - иссечение части лоханки и суженного участка мочеточника. Б - наложение лоханочно-мочеточникового анастомоза (подшивание мочеточника к почечной лоханке). |
Благоприятные условия для заживления созданного соединения между лоханкой и мочеточником (т. н. анастомоза) обеспечиваются отведением мочи из почечной лоханки через дренажи. Это необходимо в связи с тем, что в ранние сроки после вмешательства происходит отек тканей в области анастомоза, что значительно затрудняет отток мочи по естественным путям, приводит к повышению внутрилоханочного давления, продавливанию мочи сквозь швы в околопочечное пространство и обострению пиелонефрита. Мочевая инфильтрация тканей вызывает активный рубцовый процесс, что может отрицательно сказаться на отдаленных результатах операции.
Для временного отведения мочи чаще всего используется нефростома - трубка, которая во время операции проводится через ткань почки в лоханку. Метод дренирования эффективный, но не лишенный недостатков. Основной - «открытая» система дренирования, вследствие чего практически в 100% случаев происходит инфицирование мочевых путей, несмотря на антибактериальную профилактику. Нефростома удаляется приблизительно через 2-3 недели после операции. Перед удалением выполняется рентгенологическое исследование (антеградная пиелография) для оценки проходимости лоханочно-мочеточникового сегмента и производятся «пробные» пережатия нефростомического дренажа для обеспечения оттока мочи естественным путем. На этом этапе у многих пациентов возникает клинически выраженное обострение пиелонефрита, что требует дополнительных курсов антибактериальной терапии, отсрочивает удаление нефростомического дренажа и выписку.
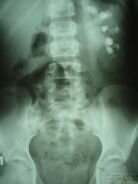
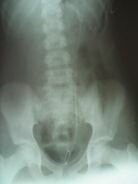
В РДКБ накоплен большой опыт альтернативного отведения мочи после оперативного лечения гидронефроза. С этой целью у большинства пациентов мы используются стенты - силиконовые катетеры для внутреннего дренирования верхних мочевых путей. Преимуществом является «закрытый» вариант дренирования почечной лоханки, что значительно снижает возможность инфицирования мочевых путей. Кроме того, силиконовый дренаж может находиться в мочевых путях длительно (до 3 месяцев). Это обеспечивает надежное формирование анастомоза с гарантированным просветом, равным диаметру катетера-стента. При данном варианте дренирования больной находится в стационаре до снятия послеоперационных швов (7-10 суток), после чего выписывается под амбулаторное наблюдение с рекомендациями по уроантисептической терапии. Удаление стента производится через 1,5 - 2 месяца эндоскопическим путем. Контрольное обследование проводится в РДКБ через 6 месяцев (рисунок 5.).
 |
 |
 |
|
| А | Б | В | Г |
| Рис. 5. А - катетер внутреннего дренирования (стент). Б - внутривенная урограмма ребенка с левосторонним гидронефрозом. В - обзорная рентгенограмма, выполненная в ранние сроки после операции: стент в мочевыводящих путях. Верхний «завиток» - в почечной лоханке, средняя часть проходит по просвету мочеточника, нижний «завиток» - в полости мочевого пузыря. Г - внутривенная урограмма через 6 месяцев после операции: проходимость мочеточника восстановлена. | |||
ОСОБЕННОСТИ ГИДРОНЕФРОЗА НОВОРОЖДЕННЫХ
С развитием и совершенствованием ультразвуковой диагностической аппаратуры в последние десятилетия стало возможным внутриутробное выявление аномалий мочевыводящих путей. При всех положительных моментах, столь ранняя диагностика гидронефроза порой провоцирует неоправданные хирургические вмешательства. Дело в том, что в ряде случаев отмечается спонтанное восстановление оттока мочи в течение первых 2-х месяцев жизни, в связи с чем в этом возрасте целесообразно динамическое наблюдение с использованием ультразвукового исследования и регулярных анализов мочи в качестве диагностического скрининга.
На сегодняшний день в нашем отделении прооперировано более 1000 пациентов с гидронефрозом. Около 15% из них ранее были безуспешно оперированы в различных российских стационарах. Эффективость хирургического лечения, по нашим данным, составляет 98%. Удаление почки (нефрэктомия) проводится только после подтверждения с помощью радиоизотопного исследования необратимой утраты функции органа.